Debajo de la careta, las gafas, los dos nasobucos, los guantes, las botas sanitarias y la escafandra se suda tanto que la vista se nubla y falta la respiración. Unas horas después la piel de los dedos se arruga y el pensamiento más claro es el de querer quitárselo todo y respirar una bocanada de aire, como si fuera la primera vez que vemos el mundo.
Pero ese es un lujo que no pueden darse los intensivistas, cirujanos y laboratoristas que atienden a pacientes positivos y sospechosos a la Covid-19. Incluso cuando falta el traje blanco porque la zona es de bajo riesgo y la sintomatología moderada, el resto de la indumentaria está y las ganas son las mismas.
Tampoco se sabe si el que aplica el medicamento y canaliza la vena es hombre o mujer, aunque para ser exactos tampoco importa. Importan más las 24 horas de trabajo que pasan al pie de su cabecera velando signos vitales y rellenando las historias clínicas con cada una de las evoluciones, atentos al menor signo de alarma y con la ternura suficiente para calmar a un niño o para consolar a la hija que trajo consigo a 12 miembros de la familia y perdió a su madre de 53 años, sin siquiera haber precisado aun cual fue el descuido que la enfermó o su fuente de contagio.
Esa es la historia de Eidy Gómez Romero, laboratorista en el Hospital Provincial Antonio Luaces Iraola, quien ha tenido que tragar en seco su dolor y ser fuerte por Keyner y Ronni, sus dos niños de ocho y seis años respectivamente, que rehúyen de la inyección y no quieren tragar la pastilla.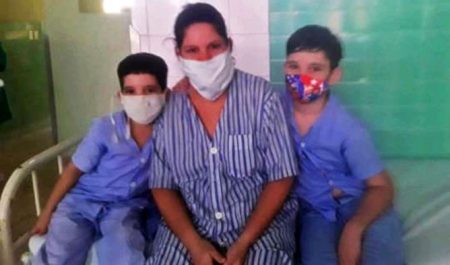
Ella y su familia se incluyen en esa bitácora descrita por los 240 pacientes avileños que hasta este viernes permanecían en Camagüey, distribuidos en los hospitales Amalia Simoni y Octavio de la Concepción y de la Pedraja, luego de un rebrote que superó aquí cualquier pronóstico cuando dos semanas con 94 casos se equipararon a tres meses de pandemia, y el ascenso continuó sin pico evidente ni desescalada.
De moderado a grave: síntomas del rebrote
Cuando la cifras comenzaron a crecer en espiral, el Hospital Clínico Quirúrgico Amalia Simoni, de Camagüey, en 72 horas debió evacuar a todos los pacientes, crear equipos de trabajo, y cerrar las puertas como ya lo había hecho en marzo y también mucho antes para enfrentar las epidemias de cólera y dengue.
Para el 11 de septiembre ya se había creado la comisión de expertos que desde el área verde evaluaría los casos, a partir de la información ofrecida por enlaces ubicados en cada sala y del análisis del historial, los exámenes complementarios y rayos X, así como de los datos clínicos que definían su edad, los antecedentes, la fecha del inicio de los síntomas y el diagnóstico.
El orden del análisis va de los críticos y graves; a las embarazadas; los neonatos; las puérperas; los de sintomatología moderada, pero considerados de alto riesgo por la edad y las comorbilidades asociadas; y luego el resto de los ingresados.
Sin embargo, ni el apego a los protocolos ni la dedicación del personal médico impidieron que para los primeros días de ese mes ya hubiesen muertes que lamentar, mientras que el número de pacientes graves y críticos confirmaba como un rebrote podía salirse de control.
Ernesto de La Paz Carmona, jefe de la comisión de expertos y del servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Amalia Simoni, corrobora que se presentaron las complicaciones propias de esta enfermedad, desde manifestaciones respiratorias leves hasta neumonías ligeras y graves por Covid-19, cuyo signo más temido y de mayor prevalencia ha sido el distrés respiratorio. A esto se suman las sepsis graves y, finalmente, el shock séptico que han sufrido algunas personas.
Sin embargo la vida que se decide en Camagüey tiene como punto de partida el diagnóstico oportuno aquí y ya existe consenso en que faltó en muchos casos, al igual que las evaluaciones certeras de los riesgos asociados.
De acuerdo con la experiencia del jefe de la comisión de expertos, la atención a los primeros casos fue muy difícil al identificarse tomas de muestras siete o nueve días antes de la confirmación.
Ese lapso de tiempo favoreció que se perdiera la etapa inicial de la enfermedad, donde se realizan un grupo de acciones terapéuticas eficaces. Llegaban con complicaciones propias de la fase inflamatoria y esto contribuyó al aumento del número de pacientes graves y críticos, y de la mortalidad.”
Otras consideraciones aporta Reinaldo Pons Vázquez, director de Salud en Camagüey, al aludir a las comorbilidades y al hecho de que la apertura de un evento de transmisión sobre una población enferma, en el Hospital Provincial Antonio Luaces Iraola, ensombreció los pronósticos para muchos.
Además la cantidad de confirmados diariamente determinó que la calidad de los traslados no fuese la ideal. Por ejemplo, cuando se reporta de grave a una persona y se decide que viaje en ambulancia, llega con todas las atenciones requeridas y acá ya tenemos lista la cama en terapia. Sucedió que, a veces, no se identificó con claridad la condición del paciente y se trasladó en transporte ordinario. Al comenzar la clasificación nos dábamos cuenta del estado real.
Sin dudas esto marcaría el curso de la enfermedad en la provincia y también el punto de inflexión para corregir y empezar de cero con un algoritmo que ya estaba descrito: pesquisa efectiva, diagnóstico oportuno y evaluación de los riesgos en contactos y sospechosos.
A estas alturas, las 39 camas con capacidad ventilatoria para críticos y graves están vacías, y se ha comprobado otra vez la eficacia de los medicamentos contemplados en el protocolo nacional de actuación.
Embarazadas, puérperas y neonatos fueron atendidos y rebasaron la enfermedad sin complicaciones, y se informó en detalle sobre el estado de salud del pequeño Pedro Alberto Cervantes, mientras Cuba entera rezaba para que 14 días fueran solo el principio de una larga vida.
También después de mucho tiempo un salón de operaciones fue readaptado para llevar a cabo la cesárea que trajo al mundo a David Alejandro Hernández, quien a contrapelo de cualquier pronóstico consta como camagüeyano en el registro. Por suerte muchas historias inician o terminan así: viendo la luz y respirando a pleno pulmón.
Salvar y salvarse
Mientras esto sucedía en el Amalia Simoni, en el Hospital Clínico Quirúrgico Octavio de la Concepción y de la Pedraja apenas alcanzó el tiempo para una desinfección total antes de volver a convocar al personal de salud. Tampoco fue fácil organizar el flujograma en un hospital estructuralmente más hermético y con un solo pasillo como vía de acceso principal, lo mismo para sacar los desechos que para llevar la comida.
Al respecto, el Teniente Coronel Taurino Simón Cruz Padilla, director de esta institución, explicó que crearon las condiciones necesarias en medio de la complejidad epidemiológica del país. Se derrumbaron paredes, se levantaron muros y se abrieron nuevas puertas, todo para garantizar límites bien definidos para el área roja y puntos de acceso eficaces a cada zona.
Al cabo de seis meses de pandemia más de 1200 personas han recibido asistencia médica allí y han salido ilesos con pruebas PCR-RT negativas. De lo que se infiere que cumplir los protocolos de bioseguridad evita el contagio y salva vidas.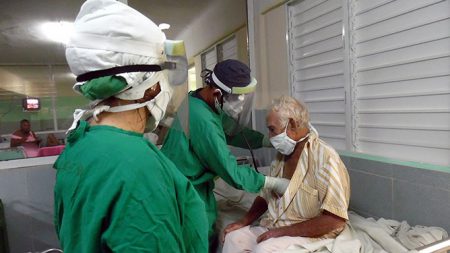
Sin embargo, habría que decir también que no es lo mismo violarlos, que no haber tenido si quiera las condiciones mínimas para cumplirlos. Esto es agua corriente, jabón, baños higienizados y bien ubicados a lo largo del centro, medios de protección y ropa esterilizada a demanda.
Digamos que cada entrada y salida del personal médico a la institución significa tres baños y avituallamiento limpio en dos ocasiones, y de modo similar ocurre después de cada maniobra directa sobre el paciente. Y ante la duda, la respuesta de Delimaris Galardis Sánchez, licenciada en Enfermería, es tajante y despeja cualquier especulación: la clave para no enfermar ha sido bañarnos, nadie obvia ninguno de los pasos establecidos en el protocolo, y mucho menos se trabaja sin los medios de protección indicados.
Pero sin dudas el momento que los camagüeyanos no olvidan fue cuando en menos de 12 horas se duplicó la afluencia de casos positivos, que llegaban con sintomatología grave y, en algunos casos, necesitados de hemodiálisis.
Dicho rápido y preciso, tuvieron que correr. Se habilitó una pipa, se crearon condiciones para tratar el agua, y en tiempo récord se instalaron tres riñones artificiales para poder llevar a cabo este procedimiento.
Quizás no todo haya funcionado como maquinaria suiza, pero la satisfacción de los pacientes, la destreza de los médicos y enfermeras para recordar cada nombre e historia clínica, y el inventariar más vidas salvadas que muertes son, a todas luces, pruebas irrefutables.
Por eso, si Katiuska Cairo González, del municipio Venezuela, lleva varias semanas con el pecho apretado frente a la cama de su niño de ocho años, y aun así se permite sonreír, es porque sabe que nada ha faltado y que los pronósticos son buenos. Permanecen aislados en un cubículo independiente porque ella no ha contraído el virus y, por su parte, Geodenny ni siquiera ha llorado las dosis de Interferón.
Otros 33 pacientes pediátricos permanecen en este centro, en su mayoría asintomáticos y bajo el tratamiento con Interferón y Kaletra. Según el especialista Lino Pérez Casas solo bajo rayos X ha sido posible detectar algunas lesiones en sus pulmones e inmediatamente han sido tratadas con antibióticos como estandariza el protocolo. Se trata de que las atenciones sean por exceso y no por defecto.
Pasados 14 días serán nuevos equipos los que entren al área roja y, probablemente, otros pacientes los que esperen, pero lo que sí será invariable es la batalla por la vida, la alegría por las muertes que no fueron, y la esperanza de un escenario feliz donde, efectivamente, después del pico venga la luz. (Tomado de Invasor).

